特定医療法人衆済会 増子記念病院
[透析施設最前線]
2026年1月8日公開/2026年1月作成

(写真提供:増子記念病院)
- ●理事長・院長:両角 國男 先生
- ●開設年月:1946年1月
- ●所在地:愛知県名古屋市中村区竹橋町35-28
受け継がれるチーム医療を礎に
CKDから透析まで一貫した腎臓病治療に取り組む
増子記念病院は愛知県名古屋市を中心に透析治療の黎明期ともいえる1972年から透析医療の発展に貢献してきた。そして2016年、慢性腎臓病(CKD)患者が急増する中、透析病院から腎臓病を総合的に診療する専門病院に転換し、「腎臓病を治す・悪化させない」を目標に掲げて腎臓病総合医療センターを新設。CKDから透析医療まで一貫した腎臓病治療に取り組んでいる。これらの診療の礎となっているのが半世紀前から脈々と受け継がれるチーム医療である。
目次
-
病院の歴史と特徴
「腎臓病総合医療センター」を新設し、
総合的な腎臓病診療を開始 -
チーム医療センター
外来部門に専用スペースを確保し、
体系的に関わる多職種支援体制を構築 -
透析予防サポートプログラム
慢性腎臓病透析予防指導管理をベースに
介護予防や生活支援にも早期に介入する -
透析医療
患者の病態やライフスタイルを尊重。
オーバーナイト透析は全国屈指の実績を持つ -
腎移植
移植後フォローアップ患者数は国内最多。
地域でサポートする医師育成も重要に -
人材育成
「CKDエキスパートスタッフ」を独自に養成。
職員が専門性を深められる環境づくりに注力 -
展望と課題
変わることをいとわないリーダーを育成し、
ニーズに応じて発展し続ける病院を目指す
1. 病院の歴史と特徴
「腎臓病総合医療センター」を新設し、
総合的な腎臓病診療を開始

両角 國男 理事長・院長
増子記念病院の前身は、1946年1月に開設された増子病院である。創立者の増子六郎初代院長は「良質な医療の提供により地域に貢献すること」を理念に掲げ、内科・小児科・外科を標榜し、地域医療に取り組む病院としてスタートを切った。2代目の増子和郎院長が肝臓病の専門医であったことから、やがて肝臓病の専門病院として広く知られるようになった。同時期から、腎臓病領域においても血液透析を中心とした専門性の高い医療を提供するようになった。
「透析医療の黎明期において名古屋市内には血液透析療法を行える医療機関がほとんどなく、名古屋大学腎臓研究室から当院に透析室の設置を要請されたのが始まりです」と両角國男理事長・院長(以下、理事長)は、同病院の透析医療の歴史を振り返る。1972年から準備を開始し、翌1973年には大規模の透析室を完成させて本格的に取り組み始めたが、治療法が確立されていなかった当時は何もかも手探り状態で医療者も患者も苦労したという。
「従来のパターナリズム主体の医療ではうまくいかず、互いに支え合わないと治療が成立しない時代でした。そのため、透析室では当初から多職種による支援医療が展開されました。透析を終了する度に、医師、看護師、管理栄養士、ソーシャルワーカー(MSW)などが集まってさまざまな角度から患者さんの問題を拾い出し、解決に向けて話し合いを行ったのです。チーム医療が存在しなかった半世紀前、この試みは透析医療をベースとしたチーム医療の先駆けだったと認識しています」と両角理事長は評価する。このような歴史的背景がある中、同病院では「支え合いの医療」と「チーム医療」の精神が脈々と受け継がれ、今もなお診療の基本となっている。
一方、近年は透析を中心とした診療体制からの大転換を図っている。生活習慣病の増加と高齢化の影響により慢性腎臓病(CKD)と総称される各種の腎疾患が急増する中、2016年、同病院では「腎臓病を治す・悪化させない」ことを目標に掲げ、腎臓病総合医療センターを新設した。同センターは、腎臓内科、透析内科・外科、腎移植科、泌尿器科、代謝病内科、リウマチ・膠原病内科など腎臓病治療に関連する診療科で構成されている。そのため腎疾患に関するすべての領域への対応が可能となり、CKDから透析まで総合的な診療を行っている。
同センターでは、腎生検を含めた早期診断と適切な治療を積極的に行うことで初期の腎臓病の治癒および進行を遅らせることを目指しており、さらに進行したCKD患者に対する透析予防にも注力している。「腎保護療法として治療に加えて、適正な食事療法などによる生活習慣病の改善を行うことで、CKDの進行・悪化を遅延させることが可能です」(両角理事長)。
2. チーム医療センター
外来部門に専用スペースを確保し、
体系的に関わる多職種支援体制を構築
透析予防を一層強化するために、2024年9月に多職種が有機的に連携しながらトータルサポートを行う「チーム医療センター」を立ち上げた。このセンターを最初に構想した近藤千華副院長は、その動機について次のように語る。
「当院の病棟では、さまざまな職種がチームでサポートする体制が根づいていましたが、外来では必要に応じて関わってもらうことが多かったのです。多職種の介入によりCKDの進展が抑制されることがエビデンスとして明らかになってきた今、病院全体として体系的な多職種支援体制を構築したかったのです。半世紀にわたってチーム医療を基本としてきた当院だからこそ、積極的に取り組むべき課題であると考えました」。
そこで、近藤副院長は看護部、薬剤課、臨床栄養課、臨床検査課、リハビリテーション課、医療福祉相談室などの責任者に声をかけ、多職種で話し合いを重ねながら実現に向けて動き出した。なかでも特筆されるのは、概念としてのセンター化ではなく、外来の一角に専用スペースを確保して、患者を多職種でサポートするセンター室の設置を目指したことだ。「従来のように患者さんが各部門を転々と回るのではなく、必要とされるスタッフがセンターにやってきて支援する新しいスタイルにしました。このほうが支援する側にとっても効率がよいと考えています」(近藤副院長)。
同センターは2024年、慢性腎臓病透析予防指導管理料が算定できるようになったタイミングでスタート。支援対象の中心はCKDのG3b期 ~ G5期だが、透析予防に限定せず、合併症予防や減量などを目的にトータルサポートを希望する初期のCKD患者も柔軟に受け入れている。また、将来的に糖尿病や肝臓病の患者にもサポートを拡大していきたいという思いがあるため、センターの名称にはあえて疾患名を入れていない。
透析予防に対する支援の流れは図1のとおり。全6回のサポートプログラムは、1クールを6カ月で設定しており、医師の診察日に合わせて実施される。患者は医師の診察・アドバイスを受けた後、チーム医療センターに移動し、看護師と管理栄養士から生活や食事の指導が行われる。開設初年度に慢性腎臓病透析予防指導管理料を算定した患者は8名。2025年6月現在、2クール目のサポートに入っているが、8名中5名が継続中である。
「慢性腎臓病透析予防指導管理料の算定要件では、医師、看護師、管理栄養士の3職種が対応すればよいのですが、さらに薬剤師、理学療法士、臨床検査技師、MSWの職種が加わり、患者さんを多方面からサポートするのが当院ならではの特徴です」と朝倉洋平臨床栄養課主任は説明する。
同病院では約40年前からCKD患者を対象とし、診療日に合わせて参加できるように、月4回(第1月・木・金・土)を同じ内容で開催する集団調理実習に取り組んできた(コラム参照)。この会では実習後に15分程度のミニレクチャーを毎回開催しており、その講師として多職種が長年にわたり協力してきた。「このような活動を通して多職種連携の風土が根づいているので、チーム医療センターの創設はスムーズに進みましたし、多職種が参加するサポートプログラムも構築できたのです」と朝倉主任は打ち明ける。ちなみに、サポートプログラムも各職種をコーディネートするのは管理栄養士の役割だ。

近藤 千華 副院長

朝倉 洋平 臨床栄養課主任/管理栄養士
腎臓病病態栄養専門管理栄養士
(日本病態栄養学会認定)

外来部門の一角に開設された「チーム医療センター」

広々とした清潔な調理実習室。「集団調理実習」は毎月4回ここで開催される

臨床栄養課が作成する腎臓病食のレシピには定評があり、日本病態栄養学会レシピコンテスト「審査員特別賞」を受賞したこともある

臨床栄養課の活動をベースに両角理事長と朝倉主任が監修した『専門医が教える腎臓病レシピ』 『専門医が教える腎臓病のおいしい献立31日&作りおき』は患者・家族に大好評。この本を頼りに和歌山県、滋賀県、静岡県、鹿児島県など他県から専門医療を求めて受診する患者もいる
図1 CKD透析予防指導のスケジュール
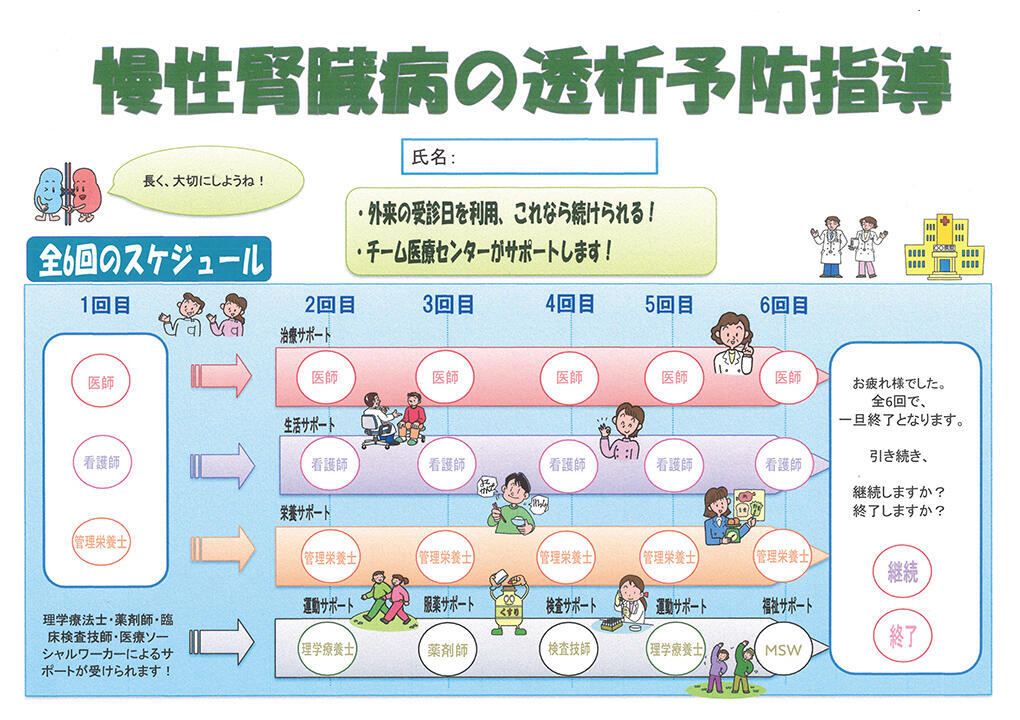
6カ月のプログラムの中で、医師、看護師、管理栄養士は各6回ずつ、理学療法士は2回、薬剤師、臨床検査技師、MSWは各1回ずつ指導する(資料提供:増子記念病院)

3. 透析予防サポートプログラム
慢性腎臓病透析予防指導管理をベースに
介護予防や生活支援にも早期に介入する
透析予防サポートプログラムには前述のように7職種が関与しており、各職種の役割は次のとおり。
【医師】
診察の場を活用して透析予防のサポートに取り組む。「最初に全体のサポートの目標や方針を決めてスタッフと共有したうえで、私たちは定期的な診察を通して病状の評価やコントロールを行います」(近藤副院長)。
【看護師】
患者が自宅でセルフケアにきちんと取り組めるよう生活の視点から自己管理体制を整えていく。「まず患者さんの話をよく聞いて、その人の全体像の理解に努めます。生活背景、性格、病状認識などを把握したうえで、血圧・体重測定、服薬、食事など自己管理の状況を評価します。自己管理が不十分な部分を中心に指導し、食事等の生活行為を支援してもらっている場合は、支援者(家族等)の理解度も確認しながら患者さんだけでなく支援者にアドバイスすることもあります」(川元早苗 外来看護課長/腎臓病療養指導士)
【管理栄養士】
看護師と緊密に連携しながら食事管理をサポートする。「最初に日々の食事状況を丁寧に聞き取り、医師が指示する栄養量を摂取できているかどうかを把握します。そのうえで食事の改善点を抽出し、対応策についてアドバイスします。2回目以降は実践状況と改善状況を確認し、患者さんや家族ができない部分・足りない部分へのアドバイスを繰り返しながら食事内容と栄養状態の改善を図っていきます」(朝倉主任)。患者・家族が希望する場合は集団調理実習を組み込むこともある。
【理学療法士(PT)】
サルコペニアやフレイルを予防する観点から関わる。「透析導入年齢の高齢化とともに、先行研究によりCKDの進行に伴って筋力や身体的パフォーマンスが低下することが判明しているため、PTの初回面談では筋力とバランス力をチェックします。さらに、体組成分析装置で身体状態を詳細に分析し、総合的な情報をもとにサルコペニアやフレイルを判定できるようにサポートします」(小関裕二 リハビリテーション課課長)。
判定後は腎臓機能と身体状態に応じた必要運動量を患者に提示し、2カ月後の次回面談までウォーキングを中心とした運動療法に取り組むように指示する。そして、次回面談ではもう一度、同じ計測と分析を行い、運動効果を評価する。
【薬剤師】
薬ごとの服用方法が決められている理由、腎機能を悪化させる可能性のある市販薬の注意点、腎臓病が進行すると薬が増える理由などを説明し、服薬に対するアドヒアランスや知識を高める。同時に患者の腎機能の状態に合わせて適正に薬剤が使用されているかどうかをチェックし、必要に応じて主治医に処方提案を行う。
【臨床検査技師】
検査データについて丁寧に説明することで、外来における医師の説明を補い、患者が自分の検査データをきちんと理解できるようにサポートする。
【MSW】
障害者手帳や障害年金の申請をはじめ福祉に関する手続きについて案内するとともに、必要に応じて相談に乗り、患者が生活面で困ることなく治療が継続できるように支援する。
各職種のサポート状況や内容、それぞれが収集した患者情報は電子カルテ上で共有されるほか、検討がさらに必要な事例については、カンファレンスを開催し、チームで話し合って対応策を考える。「チームで大切にしている情報共有は、患者さんの生きがいです。この情報から私たちは患者さんの人となりを推し量ることができます。特に薬剤師、臨床検査技師、MSWの支援はプログラム中で1回だけなので、よりよいコミュニケーション、効果的なサポートを行うためにも貴重な情報です」と朝倉主任は説明する。
医学的な介入だけでなく、早め早めに介護予防や生活支援に介入できることもこの透析予防サポートプログラムの大きな特徴の一つである。
「私たちスタッフには、治療のことだけでなく、自分が置かれている生活状況などをよく話してくれます。これらを含め、患者さんの思いをいろいろ聞いて共有することにより次の展開に進めることも少なくありません」と川元課長は話す。その一例が腎移植だ。「透析をやりたくない」という患者の思いに触れたことをきっかけに腎移植の情報を提供すると、患者も関心を持ち、具体的に動き始めることができたという。「腎移植を希望する場合は、早い段階で判断してもらう必要があるため、透析予防サポートプログラムにおいても早めに患者さんの意向をキャッチしていきたいと考えています」(川元課長)。
プログラムを始めてまだ1年弱だが、CKD患者の病気への向き合い方が前向きに変わってきたという手応えを感じている。「それぞれの職種とのコミュニケーションを通して患者さんが安心して過ごせるようになったと思います」と近藤副院長は評価する。

川元 早苗 外来看護課長/腎臓病療養指導士

小関 裕二 リハビリテーション課課長/理学療法士/腎臓リハビリテーション指導士

チーム医療センターに設けられた食材・食事サンプルコーナー。こうしたツールを活用して管理栄養士が食事や栄養の指導を行う
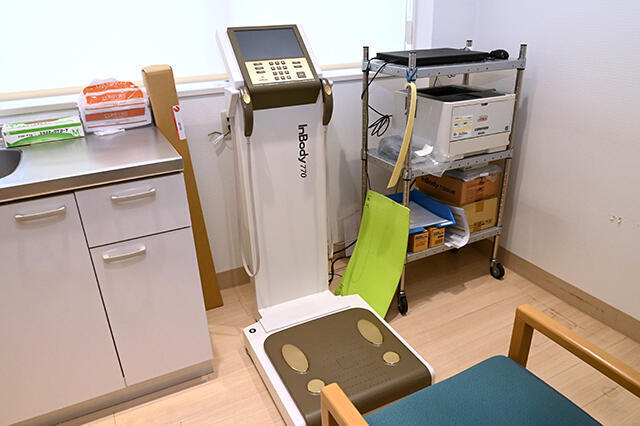
チーム医療センターに設置された体組成分析装置。身体状態を詳細に分析し、理学療法士が総合的な情報をもとにサルコペニアやフレイルを判定する
4. 透析医療
患者の病態やライフスタイルを尊重。
オーバーナイト透析は全国屈指の実績を持つ
腎臓病総合医療センターでは、患者の病態やライフスタイルに合わせて血液透析、腹膜透析、在宅血液透析を提供している。
血液透析患者は約420名で、分院(増子クリニック昴)を含めると約650名になる(2025年6月現在)。患者の平均年齢を透析時間帯別にみると、午前が71歳、午後が63歳、夜間が56歳、深夜が55歳と比較的若い。
第1・第2・第3・長時間・病棟透析室まで5室ある血液透析室の病床数は154床。透析希望時間だけでなくADLや要介護度を考慮したうえで、それぞれの透析室で対応する患者を分けている。例えば、「第3透析室には施設入所者を集約しており、ADLが最も低いです。ほぼ全員の患者さんが車椅子での移動となるため、看護師の配置を手厚くしています」と慢性腎臓病療養指導看護師の資格を持つ楠本さやか第1透析室看護課長は説明する。そのほか病棟には入院患者を対象とする透析病床が10床ある。
血液透析における最大の特徴は、深夜長時間透析(オーバーナイト透析)を積極的に行っていることである。2013年3月、2名の患者からスタートしたオーバーナイト透析は2025年6月現在、78名まで患者数が増え、他施設で待機中の患者もいる(図2)。この人数は国内でオーバーナイト透析を実施する施設のトップ3に入るという。「最初は少数の患者さんの希望に応じる形で始めました。しかし、仕事・学業と透析治療を両立させたいという患者さんが多くなるのは必然でした。スタッフの配置などで持ち出しがあるのは覚悟のうえ、夜間に医師が対応する診療体制を整え、希望する現役世代の患者さんは可能な限り受け入れています。当院の責任を果たすべく取り組んでいます」と両角理事長は説明する。
なお、医学的にも長時間透析のほうが生命予後がよいことがわかっているため、昼間の時間帯でも長時間透析が望ましい患者には6時間透析を実施している。
2010年にはバスキュラーアクセスチームを結成し、シャントの管理をはじめスタッフの教育・指導などにもあたってきた。チームのメンバーは血管外科医、看護師、放射線技師、臨床工学技士など総勢14~15名で構成され、毎月1回ミーティングを実施している。
「日常的には透析治療を行っている全患者さんに対して超音波エコー検査によるシャント評価を行い、閉塞、著しい血流不良、感染などの問題が見つかれば速やかに対応します。当院では年間に約700件のPTA(経皮的血管形成術)と、超音波診断装置によるVA評価を実施しています」と平松英樹臨床工学課技士長は説明する(図3)。
また、穿刺については患者の血管ごとに穿刺難易度を5段階にランク分けし、穿刺困難な患者を一目で見分けられるよう工夫している。そのため、穿刺が苦手な看護師は困難例を避けられるようになり、スタッフと患者ともにストレスのない状況につながっている。
腹膜透析の患者数は5名(2025年6月現在)で、そのうち3名は血液透析とのハイブリッド治療である。腎代替療法選択外来では、ほかの治療法と同等に情報を提供し、腹膜透析の適応者には特に勧めることもあるが、選択する患者が増えないという。「国内で指折りのオーバーナイト透析を行っている当院の場合、昼間の仕事ができるなどという腹膜透析のメリットを感じる患者さんが少ないのが現状です」と両角理事長は打ち明ける。在宅血液透析の患者数は2名で、こちらも腹膜透析と同様に選択する患者は少ないという。

楠本 さやか 第1透析室看護課長/慢性腎臓病療養指導看護師

平松 英樹 臨床工学課技士長/臨床工学士

オーバーナイト透析に使用される第2透析室。プライバシーに配慮して透析ベッドには仕切りを設けている。半個室タイプなので、患者は朝まで安心して眠ることができる
図2 オーバーナイト透析数の推移(2013年~2025年)
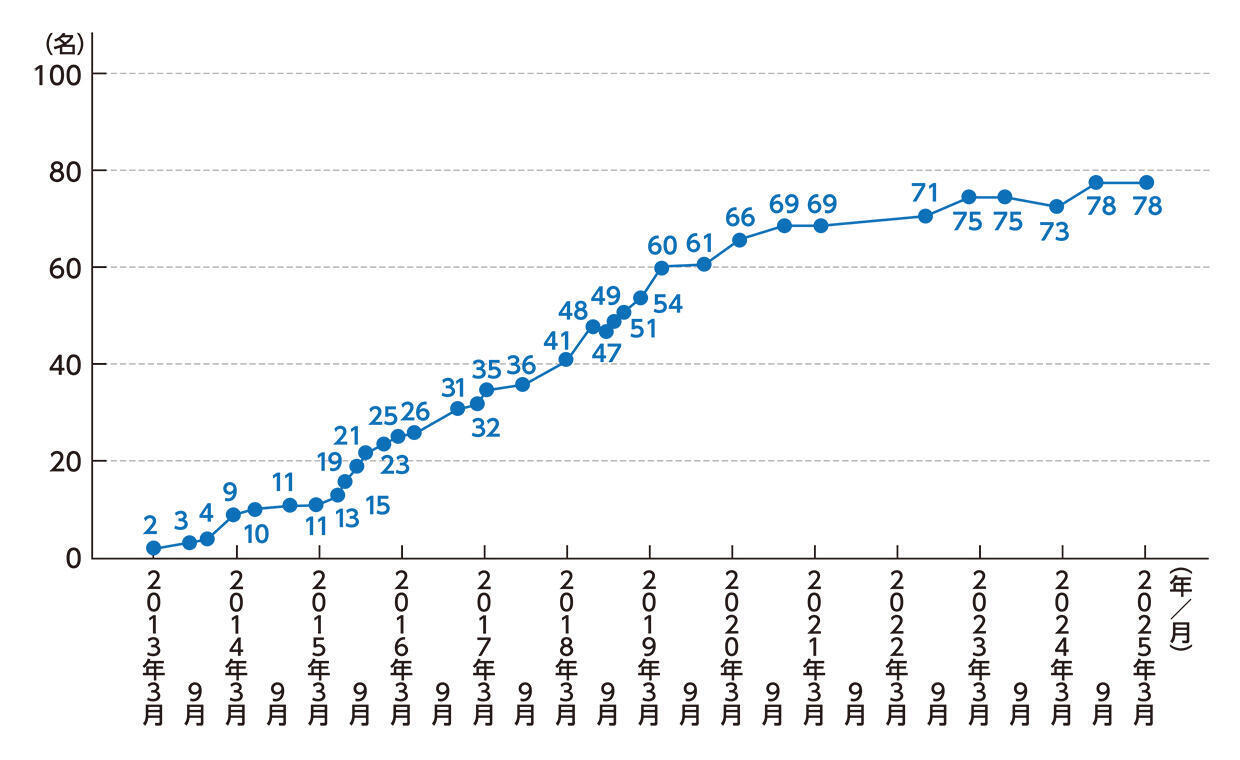
(増子記念病院提供の資料を元に作成)
図3 超音波エコー検査によるVA評価とPTA実施件数(2019年~2024年)
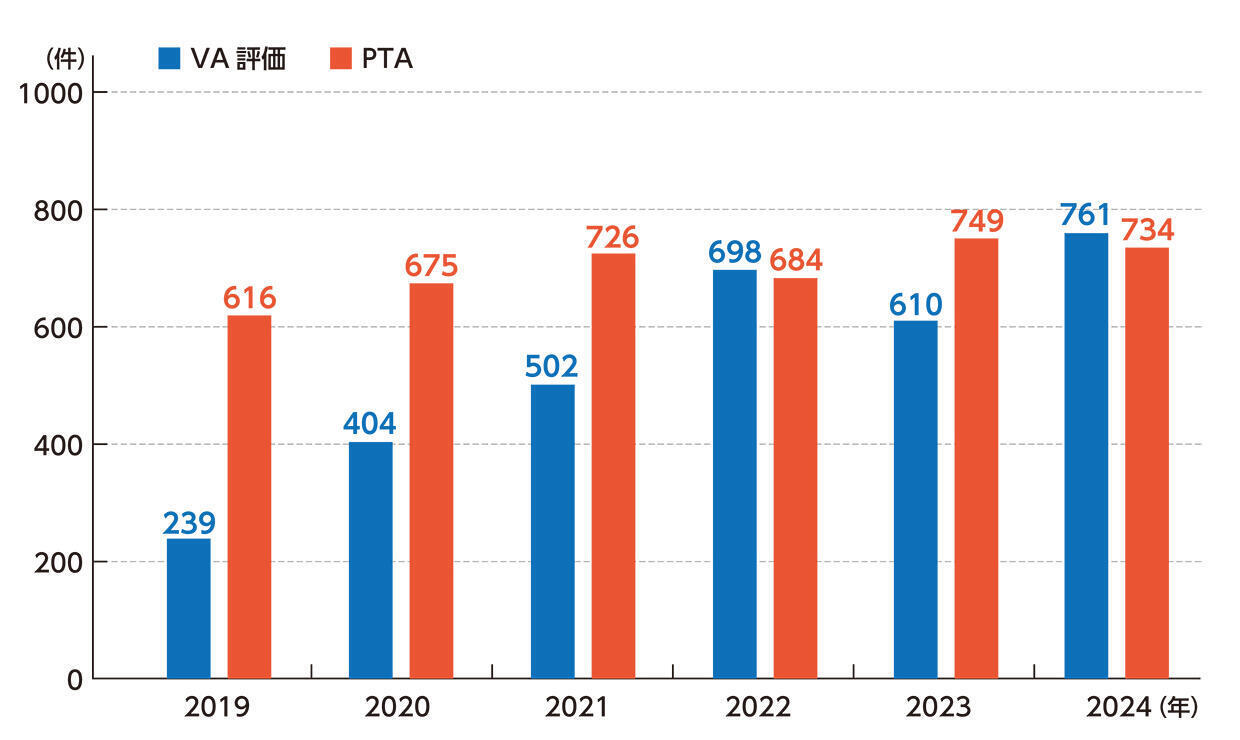
(増子記念病院提供の資料を元に作成)
5. 腎移植
移植後フォローアップ患者数は国内最多。
地域でサポートする医師育成も重要に
腎代替療法におけるもう一つの大きな特徴は、腎移植の手術や移植後のフォローアップに熱心に取り組んでいることだ。「東海地方で第1例目の献腎移植が行われたのが当院です。こうした歴史のもと、現在は日本赤十字社愛知医療センター名古屋第二病院と連携し、年間15件程度の生体腎移植を実施しています」(両角理事長)。また、移植後のフォローアップを行う外来患者数はレシピエントが約450名、ドナーが約250名と国内の腎移植施設の中でも最多を誇る。
腎移植関連の患者は全国から通院してきており、なかでも多いのが大分県である。腎移植できる医療機関がほとんどない大分県には同病院の専門医が定期的に出張し、腎移植を希望する患者の診療にあたっている。移植の適応となった場合、大分県から同病院にやってきて入院・移植手術を受けた後、地元の病院に戻る。その後は、地元の医師と検査データなどを共有しながら同病院の専門医がオンライン診療を行い、必要に応じて同病院に通院する。「移植後の管理はそれほど難しいものではありません。薬の使い方は決まっているし、移植による合併症は少なく、患者さんの状態も安定しています。CKDの管理とそれほど変わらないのです」と両角理事長は強調する。こうした実地トレーニングを通して地域で移植後のフォローアップができる医師を育成することも同病院の重要な役割の一つである。
こうした腎代替療法を患者が選択する際のサポートも、チーム医療センターの大きな役割である。ここで最も重視しているのは患者・家族に"やりきった感"を持ってもらうことだ。「透析医療にしろ腎移植にしろ、腎代替療法を選択することが敗北宣言になってはいけないのです。そうなると患者さんには後悔しか残りません。次のステップに前向きに進むためには自分も家族も治療に参加してよく頑張ってきた、"やりきった"と実感してもらうことが大事です」と両角理事長は示唆する。
また、「ほかの臓器と異なり、腎臓は残存力が10%でも適切な管理を行えば十分に活動的で、以前と差のない充実した生活が維持できる」ことを、患者・家族にしっかり伝えて理解してもらうことも重視している。こうした過程を経て透析導入する患者は、透析治療を受け入れるときの抵抗が少ないという。

チーム医療センターに掲示されている血液透析、腹膜透析、腎移植の情報。患者が自分の病態やライフスタイルに合わせて最適かつ最良の腎代替療法を選択できるよう丁寧にサポートする


リハビリテーションセンターでは、CKD保存期から血液透析、腹膜透析、腎臓移植前後などさまざまな病期の患者の腎臓リハビリテーションを行っている
6. 人材育成
「CKDエキスパートスタッフ」を独自に養成。
職員が専門性を深められる環境づくりに注力
CKD保存期のサポートを重視している同病院では人材育成にも注力している。2010年に院内独自の認定資格である「CKDエキスパートスタッフ養成講座」を開設。看護師から始まり、多職種へと拡大していった。本人が希望し、所属長の推薦があれば受講できる。20~30代の若手スタッフがエキスパートを目指して参加することが多いという。2年課程の講座は、13の講義で構成されている。修了すると認定証とバッジが付与され、患者向けのパンフレットの作成など専門性を必要とする業務をまかされる(図4)。
「当院は専門性の高い施設で、その7~8割が腎疾患の治療やケア、サポートに関連した診療です。すべての職種に自発的に学習し専門性を深めてもらうことが必要で、そのための時間を病院として確保することが重要です。それゆえに講義は業務時間内の夕方に設定し、参加しやすい環境づくりに努めています。こうした考え方も "患者とその家族、職員とその家族の幸せのために"という当院の理念に基づいています」(両角理事長)。

CKDエキスパートスタッフ養成講座修了者に付与されるバッジ
図4 CKDエキスパートスタッフモデルコース

(資料提供:増子記念病院)
7. 展望と課題
変わることをいとわないリーダーを育成し、
ニーズに応じて発展し続ける病院を目指す
同病院においても年々高齢患者が増加し、腎臓病外来を受診する患者の大半を高齢者が占める。そのため近年は、心血管・脳血管障害などの合併症に加え、高齢によるトラブルにも対応できるよう診療科を整備してきた。「例えばフレイルになると骨折のリスクが高まります。数年前から整形外科医の勤務時間を増やし、手術も行える体制を整えています」と両角理事長は話す。同病院で対応できない場合は連携する高次医療機関に速やかに搬送する。「この地域では、腎臓内科医の"顔が見える"ネットワークが構築されており、互いに助け合う関係性が確立されているので、どのようなトラブルが起こっても患者さんが困らない状況になっています」(両角理事長)。こうした地域連携をさらに強化し、それぞれの得意分野を生かしながら、地域の腎臓病患者を守っていくことが求められているという。
「病院も進化論で成り立っています。変化する環境に順応するために、自ら変わっていかなければ生き残れない。当院は透析病院から腎臓病を総合的に診療する専門病院に転換したことが強みとなり、ほかの地域の患者さんからも支持され始めています。そのときどきのニーズや課題を敏感に察知し、変わることをいとわないリーダーたちを多く育成して、これからも発展し続ける病院でありたいと思います」と両角理事長は増子記念病院の展望を示す。次世代の透析施設のロールモデルがここにはある。

チーム医療センターにて。透析医療に取り組み始めた半世紀前から「チーム医療」の精神が脈々と受け継がれている
KKC-2025-00942-3
透析施設最前線
-
2026年2月24日公開/2026年2月作成
-
2026年2月16日公開/2026年2月作成
-
2026年1月8日公開/2026年1月作成
-
2025年12月17日公開/2025年12月作成
-
2025年11月4日公開/2025年11月作成
-
2025年10月20日公開/2025年10月作成
-
2025年9月25日公開/2025年9月作成
-
2025年9月16日公開/2025年9月作成
-
2025年8月27日公開/2025年8月作成
-
2025年7月17日公開/2025年7月作成
-
2025年4月14日公開/2025年4月作成
-
2025年4月2日公開/2025年4月作成
-
2025年3月10日公開/2025年3月作成
-
2024年10月15日公開/2024年10月作成
-
2024年9月17日公開/2024年9月作成



























