公益社団法人京都保健会 京都民医連中央病院
[透析施設最前線]
2025年12月17日公開/2025年12月作成

- ●院長:木下 千春 先生
- ●開設:1987年
- ●所在地:京都府京都市右京区太秦土本町2-1
腎臓病患者に寄り添い
安心して医療を受けられる場を提供
京都民医連中央病院は、その前身である右京病院時代から透析医療に取り組み、半世紀余りの実績を誇っており、現在は透析だけでなく、診療科が緊密に連携して診療にあたる「総合力」と「多職種協働」をベースにCKDから透析まで腎臓病をトータルに診療できることが大きな強みである。また、患者の人生観・価値観に寄り添い、安心して医療を受けられる場の提供にも努めている。
1. 病院と腎臓内科の特徴
「総合力」と「多職種協働」を基本に
腎臓病をトータルに診療する
京都民医連中央病院は、1987年3月に京都民主医療機関連合(民医連)のセンター病院として開設された。以来、急性期を中心とした高度な医療を提供しつつ、社会的弱者に寄り添い、地域に根ざした医療を行うことを信条としている。なかでも「無差別・平等の医療と福祉の実現」を理念に掲げ、無料低額診療事業を実施し、経済的に困っている人が安心して医療を受けられる診療体制を整えているのが大きな特長の一つである。
また、20余りある診療科が緊密に連携して診療にあたる「総合力」も同病院の強みで、複数の疾患を持つ患者にも的確かつ迅速に対応する。さらに「多職種協働」にも注力し、さまざまな職種が関わることで、多角的な視点から患者の生活背景や価値観を汲み取り、個々の希望に応じた医療の提供にも努めている。
木下千春院長が率いる腎臓内科/リウマチ・膠原病内科では、同病院の前身である右京病院時代(1970年代)から透析医療に取り組み、半世紀余りの実績を誇る。「現在の当科の強みは、透析だけでなく慢性腎臓病(CKD)の段階から腎臓病をトータルに診療できることです」と腎臓内科/リウマチ・膠原病内科の河合裕美子医師は話す。同科に所属する7名の常勤医のうち、2名は日本腎臓学会専門医・指導医と日本透析医学会専門医・指導医を、3名は日本腎臓学会専門医と日本透析医学会専門医を有し、同病院は日本腎臓学会研修施設、日本透析医学会専門医制度認定施設に認可されている。

河合 裕美子 腎臓内科/リウマチ・膠原病内科医師
2. CKD診療
かかりつけ医との連携を強化し、
CKDサポートチームを中心に支援
CKD診療では、早くからかかりつけ医との連携を強化し、紹介の目安となる「腎臓内科紹介フローチャート」(図1)を作成し共有してきた。そのため、同科にはかかりつけ医を通してCKD患者が市内全域から紹介されてくる。「タンパク尿など何らかの異常が見つかっていますので、必要に応じて腎生検などを実施し、確定診断を行います。まずはしっかり診断をつけることが当科に求められます」と河合医師は説明する。
診断後は、「CKD地域連携パス」(図2)に従い、かかりつけ医との併診でCKD患者をサポートする。その際、外来での薬物療法、栄養指導に加えて教育入院にも力を入れている。「教育入院は、CKDのステージに関わらず腎機能が低下傾向にあったり、食事制限などが守れなかったりするなど、自己管理のコントロールができていない人を対象にすることが多いです」(河合医師)。
教育入院で活躍するのはCKDサポートチームだ。医師、病棟看護師、透析室看護師、理学療法士、管理栄養士、薬剤師、臨床工学技士、臨床検査技師、診療事務の9職種で構成されている。同病院は、統一した教育プログラムと多職種協働による患者サポートの構築を目指して、2009年にCKD教育プロジェクトチームを発足させ、教育の整備から取り組みを開始した。2011年秋、正式に多職種チームを結成、月1回定期的に会議を開催しながら教育プログラムをはじめ、患者サポートのブラッシュアップに努めている。
教育入院の期間は7~10日間でCKDサポートチームが作成したプログラムに則って、それぞれの職種が講師となり、講義や指導が行われる。「例えば、食事に関しては、普段の栄養指導だけでは十分に伝えられない理想的なカロリー摂取量や塩分量を、病院食を通して実際に体験する機会にしています。また、透析について過度に心配されている患者さんも少なくないため、正しい知識を身につけてもらえるよう、私たち医師と多職種のチームが透析医療の基本を解説します」(河合医師)。
図1 CKD腎臓内科紹介フローチャート
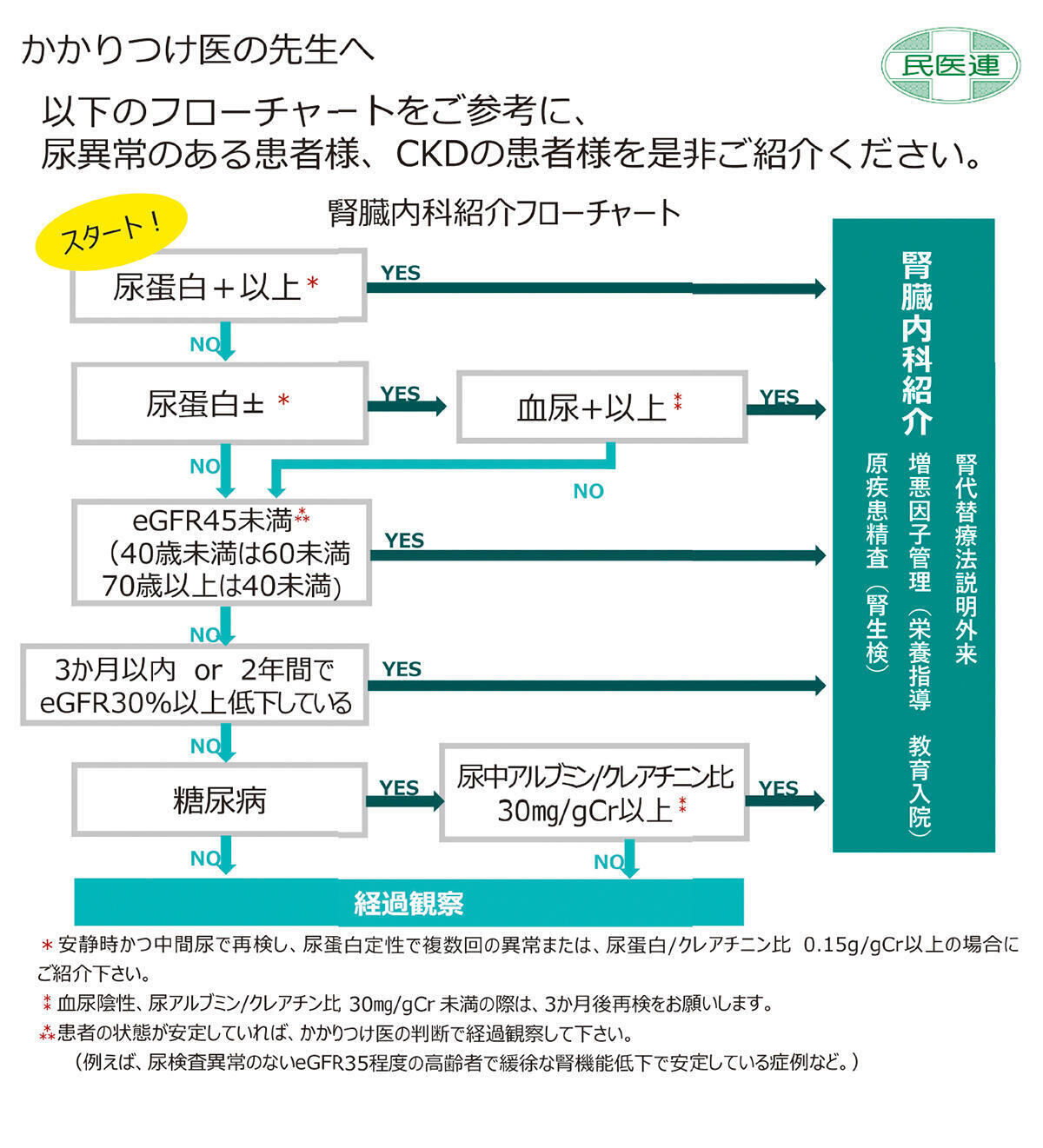
(京都民医連中央病院HPより)
このフローチャートは、病院公式ホームページの腎臓内科の項で公開されており、自由にダウンロードできる
図2 CKD地域連携パス
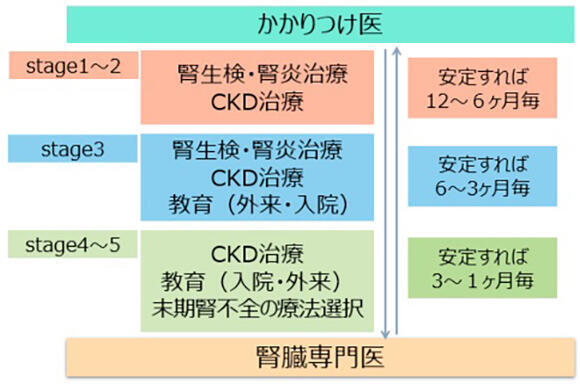
(京都民医連中央病院HPより)
かかりつけ医との併診をスムーズに行えるようCKD地域連携パスで腎臓専門医が担当する診療内容を見える化している
3. 腎循環器センター
循環器内科と緊密に連携し、
合併症予防・早期発見に注力
近年は合併症予防にも注力しており、特に循環器内科との緊密な連携を目的に腎循環器センターを立ち上げた(図3)。「腎臓病の患者さんは動脈硬化が進行しやすいうえに、透析になると体液管理の側面からも心臓病を併存しやすくなります。"心腎連関"という言葉があるように、循環器分野に非常に関わりの深い疾患ですので、以前から循環器内科とは連携しながら診療を進めてきました。このような連携体制があることは患者さんにとっても安心でメリットがとても大きいと感じています」と河合医師は説明する。
同センターでは、All around(総合的に、包括的に)、Cooperation(院内連携、地域連携)、 Easy-access(垣根の低い、容易なアクセス)をモットーとした診療体制を構築しているが、病院内にセンターとしての場所があるわけではないので、工夫しながらそれぞれの外来で診療を行っている。例えば、腎臓内科と循環器内科の外来診療日を揃えているので、両科のサポートを必要とする患者が同日診療を受けることが可能だ。また、月2回、両科で合同カンファレンスを開催し、専門医同士で相談のうえ合併症患者の治療にあたっている。
「合併症を早期に発見し、適切な予防策を行えるよう検査もこまめに実施しています。月2回の血液検査だけでなく、必要に応じて循環器内科に依頼し、心カテーテル検査、超音波エコー検査、MDCT(Multi-DetectorCT)検査などもしっかり行います。超音波エコー検査で心不全が見つかり、循環器内科で治療が始まるといったこともしばしばあります」(河合医師)。
図3 腎循環器センターの連携体制
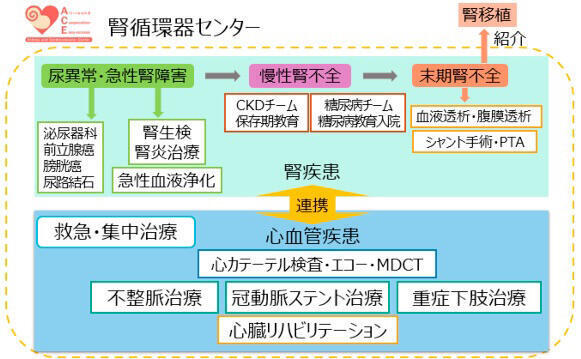
(京都民医連中央病院HPより)
4. 療法選択外来
患者の人生観・価値観を尊重して
偏りのない治療情報を提供
透析導入に関しては、腎臓内科医が治療の必要性を判断した時点で「療法選択外来」に患者を紹介する。同外来では専門知識を持った看護師が透析治療に関する詳しい説明と意思決定支援を行い、患者に治療法を選択してもらう。このサポートにおいて大切にしているのは偏りのない情報提供と患者の人生観(価値観)を尊重した療法選択(意思決定)だ。
情報提供については、腹膜透析についても血液透析と同等量の情報を提供する。「例えば、高齢者は自分で管理ができないことが多いため腹膜透析の適応にならないと初めから諦める人がいます。しかし、当科では訪問看護師のサポートを受けることで可能になることをきちんと伝えます。腹膜透析のほうが血液透析よりも血圧が下がりにくいなど体への負担が少なく、さらに高齢者の場合は週2~3回の腹膜透析でよく、実施回数も少なくて済むため、サポート体制さえ確保できればメリットが大きいのです」と河合医師は話す。
また、療法選択の際には『わたしの想い ~受けたい医療・ケア~』と題したオリジナルのパンフレットを活用して患者さんの人生観(価値観)を拾い上げるために、透析治療に対する思いを丁寧に聞いている。「透析治療は患者さんのライフスタイルに大きな影響を及ぼすため、意思決定支援にあたっては透析導入後にどのような生活を送りたいのか、ご希望を確認する必要があります。また、その思いを知ることも重要で、なかには"透析をするよりは、自分らしく亡くなりたい"とおっしゃる患者さんもおられるので、そういう方を含め、ACP(アドバンス・ケア・プランニング)の観点からどのような最期を迎えたいのかということもお聞きしています」(河合医師)。
同科ではシャントやカテーテルの手術も腎臓内科医が担当するので、いずれの治療法を選んでも導入期から安定期まですべての過程においてサポートできる体制が整っている。一方、本人や家族ともよく話し合い、透析しないことを選択した患者に対してはかかりつけ医と連携して在宅医療による看取りを行うが、在宅医療で対応しきれないときは最後の段階で入院を受け入れて看取ることもあるという。

療法選択外来。専門的な知識を持った看護師が30分から1時間かけて、すべての透析方法について説明する

オリジナルパンフレット「わたしの想い~受けたい医療・ケア~」。透析導入後の生き方だけでなく、ACPの視点を入れて最後の過ごし方についても尋ねている
5. 透析医療
通院困難な血液透析患者を受け入れ、
高齢者の腹膜透析を積極的に導入
眺めのよい3階に位置する透析室の大きな窓からは山並みが一望でき、新緑や紅葉など季節のうつろいを感じることができる。2025年現在、透析室の病床数は65床、200人余りいる血液透析患者の大半は同病院がある京都市右京区から通院してくる。月・水・金は1日3クール(朝昼夜)、火・木・土は1日2クール(朝昼)。患者のライフスタイルに応じて希望の時間帯を選んでもらう仕組みで、夜間透析を選択する人は勤労者が多い。
血液透析においても多職種連携をベースに看護師(21人)と臨床工学技士(22人)が日々の支援に取り組んでいる。「腎臓病療養指導士の有資格者など専門性の高い看護師が多く、透析の時間を活用してリハビリやフットケアを行うなど自主的にサポートしてくれています」(河合医師)。そのほかの特徴としては、入院設備があるため、一般の透析施設では対応しきれない通院困難な患者も受け入れている。また、集中治療室に透析装置を配備しており、急性腎不全を起こした救急患者や他科の患者にも迅速に対応することが可能だ。
同病院では、腹膜透析にも積極的に取り組んでおり、現在サポートする患者は約40人。腹膜透析を選択する患者は年々増加しており、年間の新規導入者数は15~20人に上る。これらの実績は京都市内で最多である。PDファーストで導入する患者が多く、血液透析とのハイブリッド型の患者も17人いる。「患者さんのデータを定期的にチェックし、腹膜透析だけでは不十分な場合は週1回の血液透析を勧めています。腹膜透析の最大のメリットは、患者さんのライフスタイルに合わせて実施できる点です。ハイブリッドになったとしても週3回通院するより負担がありません」と河合医師は説明する。また、前述したように訪問看護を利用しながら腹膜透析を継続する高齢者は多く、PDラストという形で血液透析から移行する患者もいる。
腹膜透析を選択した患者には、外来通院中から手技の指導を開始し、入院してカテーテル手術を終えた後、自分の体に装着されたカテーテルで実際の手技を定着させて1週間ほどで退院する。「このようなトレーニングを経ると80代の高齢者であっても自分で管理できるようになります。自己管理が難しい人には訪問看護師のサポートを依頼して、腹膜透析のバッグ交換などのほか、カテーテル出口部の洗浄や不具合の確認、バイタルチェックなどを行ってもらいます」(河合医師)。
腹膜透析を選択した人には外来通院中から人形などを使って手技の指導を始める。具体的にイメージできることで導入がスムーズになる
6. 展望と課題
腎臓病の予防啓発に努めるとともに、
患者に希望を与える情報を提供したい
腎臓病の発症には喫煙をはじめ生活習慣が深く関わっており、予防できる病気だが、そのことが一般の人にはほとんど知られていない。河合医師も「透析寸前のような状態になって初めて気づき、予防できることを知らなかったと後悔する人が多い」と嘆く。そして、今後はこのようなケースを減らすために啓発活動にも力を入れていく必要があると指摘する。
一方、慢性腎不全患者の中には"透析になると人生が終わる"と捉える人がとても多く、そのイメージを払拭する努力も求められている。「血液透析や腹膜透析をしていても旅行や出張などの遠出も可能です。そして、"生活を楽しむ"知恵と工夫をたくさん持っているのが先輩患者さんたちです。院内の患者会とも連携しながら慢性腎不全の患者さんに希望を持ってもらえるような情報を提供できるとよいと考えています」と河合医師は話す。
京都民医連中央病院は、"さまざまな困難を抱えた人たちが安心して医療を受けられる場の提供こそが、私たちの存在意義である"と明言する。その実践が腎臓病診療においても確かに息づいている。
KKC-2025-00904-1
透析施設最前線
-
2026年2月24日公開/2026年2月作成
-
2026年2月16日公開/2026年2月作成
-
2026年1月8日公開/2026年1月作成
-
2025年12月17日公開/2025年12月作成
-
2025年11月4日公開/2025年11月作成
-
2025年10月20日公開/2025年10月作成
-
2025年9月25日公開/2025年9月作成
-
2025年9月16日公開/2025年9月作成
-
2025年8月27日公開/2025年8月作成
-
2025年7月17日公開/2025年7月作成
-
2025年4月14日公開/2025年4月作成
-
2025年4月2日公開/2025年4月作成
-
2025年3月10日公開/2025年3月作成
-
2024年10月15日公開/2024年10月作成
-
2024年9月17日公開/2024年9月作成



























