医療法人白翔会 なかしま内科・糖尿病・腎クリニック
[透析施設最前線]
2023年11月1日公開/2023年11月作成

- ●理事長:中嶋 文行 先生
- ●院長:中嶋 崇文 先生
- ●開設:1966年
- ●所在地:福岡県飯塚市西町1-4
患者にさまざまな可能性を示し、
その人らしい生き方を支える
父から子へ――。3代にわたって福岡県筑豊地区の透析医療を担ってきたなかしま内科・糖尿病・腎クリニックは、診療所では珍しい「療法選択外来」を開設している。血液透析とともに腹膜透析、腎移植も腎代替療法の一つとして提示し、さまざまな可能性を示すことで透析になっても最後までその人らしい生き方ができるようピアサポート型チーム医療を基本に患者を支えている。
1. 成り立ちと理念
人工透析装置を導入して半世紀
祖父の代から"よりそう医療"を実践

中嶋 崇文 院長
なかしま内科・糖尿病・腎クリニックの前身は、中嶋崇文院長の祖父にあたる信行氏が1966年に開設した鯰田診療所である。外科を専門にしていた祖父は開業後、地域医療に熱心に取り組んだ。末期腎不全を患い、遠くの医療機関(九州地区で初めて人工透析を開始した済生会八幡病院)まで通院していた友人のために一念発起して透析医療を学び、1971年に九州地区で2番目(診療所としては初)に人工透析装置を導入した。「このエピソードからもわかるように、祖父は"よりそう医療"を診療の理念に掲げており、それは今も当クリニックの根幹となっています」と中嶋院長は説明する。
その後、診療所は腎臓病や人工透析を専門とする中嶋文行理事長が受け継ぎ、透析医療を中心に診療規模を拡大していった。そして、父と同様に腎臓病を専門とし飯塚病院腎臓内科に勤務していた息子の中嶋崇文院長が合流し、建物の老朽化をきっかけに2020年6月、飯塚バスターミナルから徒歩5分という利便性のよい場所に診療所を新築移転し、現在の名称に改めた。同時に糖尿病内科、循環器科、リハビリテーション科を追加し、新たな診療体制のもと再スタートを切った。
「糖尿病と腎臓病の2つの専門外来を有するクリニックは地域初です。鯰田診療所時代から通ってくださる地域の患者さんのかかりつけ医としての役割をしっかり果たしつつ、血管病に強い診療体制になったので、より高度で専門的な医療を必要とする人のニーズにも積極的に応えていきたいと考えています」と中嶋院長は抱負を語る。コロナ禍以降はオンライン診療も開始し、その人の生活スタイルを尊重しつつ血管病から身を守る術を教え、その治療や管理からドロップアウトしないように寄り添い続けてもいる。
一方、対面診療で1カ月に診療する患者の総数は600~750名に上り、そのうち月1回定期的にサポートする保存期の慢性腎臓病の患者は約250名である(2023年9月現在)。慢性疾患の場合、患者の状態や病状の進行に応じて担当医を変えることもよくあるという。「平日は常時3名の医師が勤務しており、それぞれの専門を生かした診療を提供しています。また、専門外でわからないことは気軽に相談し合える関係性があるほか、他科の新しい治療法や新薬などの情報が入手しやすいことも複数科の医師が在籍している大きなメリットです。スタッフが安心して診療に従事できる環境を整備することも当クリニックのモットーの一つです」(中嶋院長)。
2. 療法選択外来
やりたいことが続けられる治療法を患者と探し、
悔いのない療法選択を支援
透析医療もチーム医療を基本とし、医師、看護師、看護助手、臨床工学技士のほか、臨床検査技師、管理栄養士、理学療法士もかかわっている。血液透析に加え、腹膜透析にも積極的に取り組んでおり、その数は全透析患者の約10%を占める。他施設と比べて腹膜透析を選択する患者が多いのは、同クリニックが注力している「療法選択外来」が機能しているからである。
「日本で行われている透析治療の割合は血液透析が97%、腹膜透析が3%といわれています。しかし、私の経験では患者さんに両方の治療法を説明して選んでもらうと6:4の割合になり、腹膜透析を選択する人も多いのです。腹膜透析が増えない理由の一つにはサポートできる施設が少ないことが挙げられるため、当クリニックでは腹膜透析にも取り組み、患者さんの選択肢を広げたいと考えたのです。その手段の一つとして療法選択外来を始めました」と中嶋院長は語る。
療法選択外来は腎臓内科医と看護師(腎代替療法専門指導士等の有資格者)で担当している。この外来のサポートにおいて医療者が最も大事にしていることは、患者が生きがいにしていること、楽しみにしていることを引き出してくることだ。「それらのことが続けられる治療法をともに探っていくことが患者さんにとってはベストな選択につながるからです」と伊藤恵主任看護師は説明する。
治療法を検討する過程では、患者が透析導入後の生活をイメージできるように具体的に説明することを心がける。「選択肢が固まってきた段階で、血液透析のフロアを見学してもらったり、腹膜透析の先輩患者さんの話が直接聞けるピアカウンセリングを設定しています。私たち医療者は、一般的なアドバイスはできるけれど、実際の生活がどのように変化するのか細かいことはわかりません。しかし、患者さんが最も懸念するのは生活の変化なのです。特に腹膜透析では腹部にカテーテルを留置することになり、ボディ・イメージも変わりますので、それらの情報を含め、先輩患者さんに日常生活に関していろいろな質問ができる機会を設け、最終的に迷いなく治療選択を行える環境を整えていくことが大切だと考えています」(伊藤主任)。
同クリニックでは、腹膜透析治療における自己管理ステップを車の免許取得にたとえて、「1年目は仮免、2年目は本免」と患者たちに伝えている。そして、3年目は「先輩患者として自分の知識や知見を後輩患者に教えてほしい」と話しているので、ピアカウンセリングへの協力にも快く応じてくれるという。こうしたピアカウンセリングを通して、透析になったら仕事ができなくなると諦めていた人が腹膜透析で仕事を継続している先輩患者の存在に希望を見出すこともあるという。「できるだけ同年代や生活スタイルが似ている人の話が聞けるように調整しています」と言うとおり、伊藤主任はピアサポーターとのマッチングに時間をかけて取り組んでいる。
こうした医療者側の努力と工夫の結果、「この治療法を選んでよかった」と、患者の満足度は高い。「血液透析にしろ腹膜透析にしろ、本人や家族が悩んだり迷ったりしながら選択したことなので自分たちの決定に納得していますし、この外来を経ることで治療に主体的にかかわる素地を作れていると感じます」と中嶋院長は手応えを語る。
また、療法選択外来では選択肢の一つとして腎移植も提示し、希望者は九州大学病院に紹介しているという。「なかには"透析治療を受けない"という選択をする高齢者もいます。その場合は本人だけでなく家族とも終末期の過ごし方や看取りの相談を行い、緩和ケア・訪問看護などの説明をしたうえで、時期をみて在宅医療に切り替えることもあります」と伊藤主任。いずれの場合においても、療法選択外来では必要な情報を提供し、患者・家族に納得のいく選択をしてもらうことに注力している。

伊藤 恵 主任看護師(腎代替療法専門指導士/腎臓病療養指導士/腹膜透析認定指導看護師)
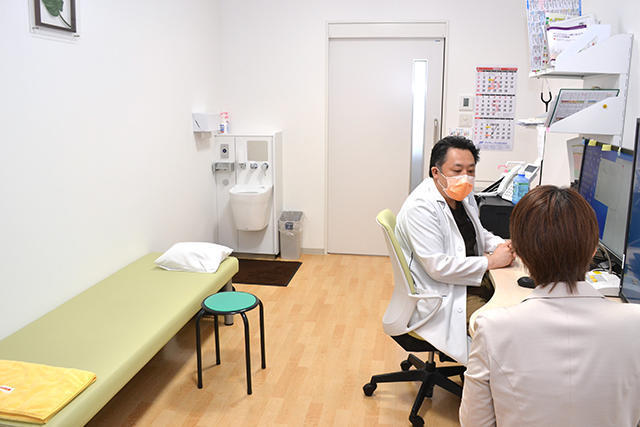
外来で診察をする中嶋院長。車椅子で移動する患者や家族の同席も多いため診察室には広いスペースが確保されている
3. 血液透析
「食事は医療の根幹を成す」という方針のもと
透析食の提供や栄養指導に注力する
新たに透析が必要になる患者は、療法選択外来で血液透析または腹膜透析を選択し、透析治療を開始する。血液透析は2階フロアにある透析室に42台のコンソールを設置し、飯塚市を中心に直方市、田川市など筑豊地区一帯から同クリニックの送迎車も利用しつつ通院してくる1日約40名(月~土)の患者に対応している。そのほか、ライフスタイルに合わせて夜間の時間帯(18時~22時30分)を選ぶ25名前後の勤労世代の患者に対して週3回(月・水・金)夜間透析を行っており、同クリニックがサポートする血液透析患者の総数は約100名に上る(2023年9月現在)。
他施設ではあまり見られない支援の一つが、患者の健康増進を目的に血液透析終了後に希望者に透析食(有料)を提供していることだ。「食事は医療の根幹を成すものだという理事長の方針のもと前身の診療所で始まり、現在も継続しています。1食500円の透析食は完全に赤字ですが、診療所内に厨房を持っているから続けられているサービスです」と中嶋院長は明かす。採算度外視で提供する透析食は患者に好評で40名程度が常時利用する。このサービスに対する患者満足度調査では「満足していない」と回答した人はわずか3%だった。「患者さんにおいしいと感じてもらうことを大切にしています。調味料の使い方や調理法を工夫し薄味でも味にメリハリをつけているので、おいしいと喜ばれています。また、ここの食事だけはしっかり食べられる、この食事で栄養を補給しているという声も多く、励みになっています」と西田加奈管理栄養士は話す。
食事の提供スタイルは、患者が自分の食事を配膳車から取り、自分で下膳車へ片付ける方式だ。「以前は配膳・下膳をスタッフが行っていましたが、患者さんに積極的に動いてもらうためにリハビリを兼ねて現在の形に改めました」と中嶋院長。患者の歩き方や食べ方を観察するために理学療法士が食堂に来ることも少なくない。一方、管理栄養士は透析食を通して、個々の患者の食事量、嗜好の変化などを確認する。こうした観察・確認をそれぞれの日常の指導に役立てるほか、患者に嚥下機能の低下がみられる場合は理学療法士と管理栄養士が相談し、食べやすい食品の提案や食べにくい食材の調理法をアドバイスしたり、飲み込みやすい姿勢を取れるよう指導したりするなど早めの介入に努めている。
同クリニックでは、透析食の提供にかぎらず、透析患者の栄養指導にも注力しており、2名の管理栄養士が月150〜200件の栄養指導を実施している。「腹膜透析を含め、ほぼ全員に順次行うようにしています。栄養状態や摂取状況がよくないときだけ介入しても生活指導員のような立ち位置になり、"説教をしに来た"と思われて患者さんに受け入れてもらえないからです」と西田管理栄養士は語り、患者との信頼関係づくりを重視していることを示す。
また、栄養指導では食事全体のベースと栄養バランスをしっかり整えることを目標にしている。「例えば"リンの数値が高いからリンの多い食品を減らしましょう"という単純なアドバイスを繰り返していると、患者さんたちは次第に食べられるものが減っていき、その結果、"食べたいものも食べられないのなら長生きしても仕方がない"と生きる気力を奪ってしまうおそれもあるのです」と西田管理栄養士は指摘する。
こうした現状がある中、西田管理栄養士は、管理栄養士の仕事を栄養バランスの中で過剰になっている部分と不足している部分を見極め、そのバランスを是正しながら食事全体のベースを引き上げていくことだと考えている。「それができていれば、患者さんが多少の不摂生をしても数値が一気に悪化することはありません。許容範囲の中で食べたいものを食べてもらいながら数値を安定させることは患者さんの生きがいを支えることにもつながります」と西田管理栄養士は説明する。そして将来的には一人ひとりの患者ごとに目標を設定し、その目標を達成するために手助けとなる栄養サポートを行っていきたいと抱負を語る。

西田 加奈 管理栄養士
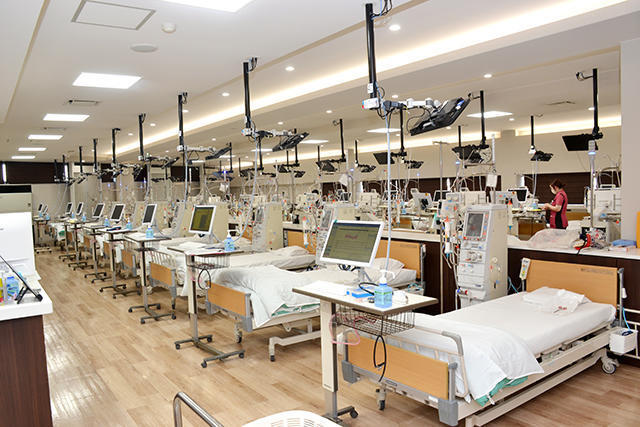
42台のコンソールが並ぶ透析室。同フロアには透析休憩室があり、希望者に有料で透析食を提供している
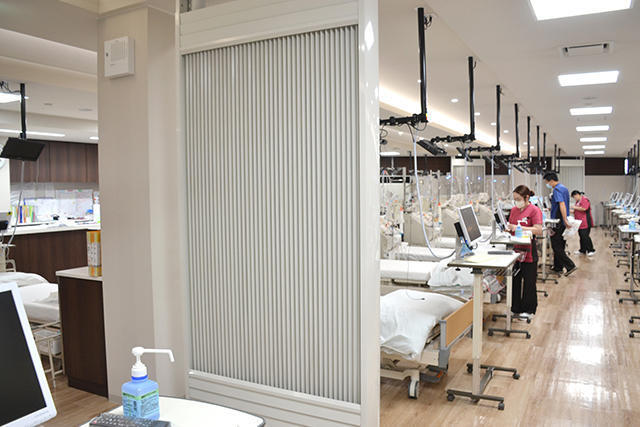
透析室には最新式の光冷暖房機器が設置されている。自然界と同じ輻射・放射による冷暖効果があるため、エアコンの当たりすぎによる体のだるさ、肌の乾燥、喉の痛みなどがない

透析室スタッフの皆さん
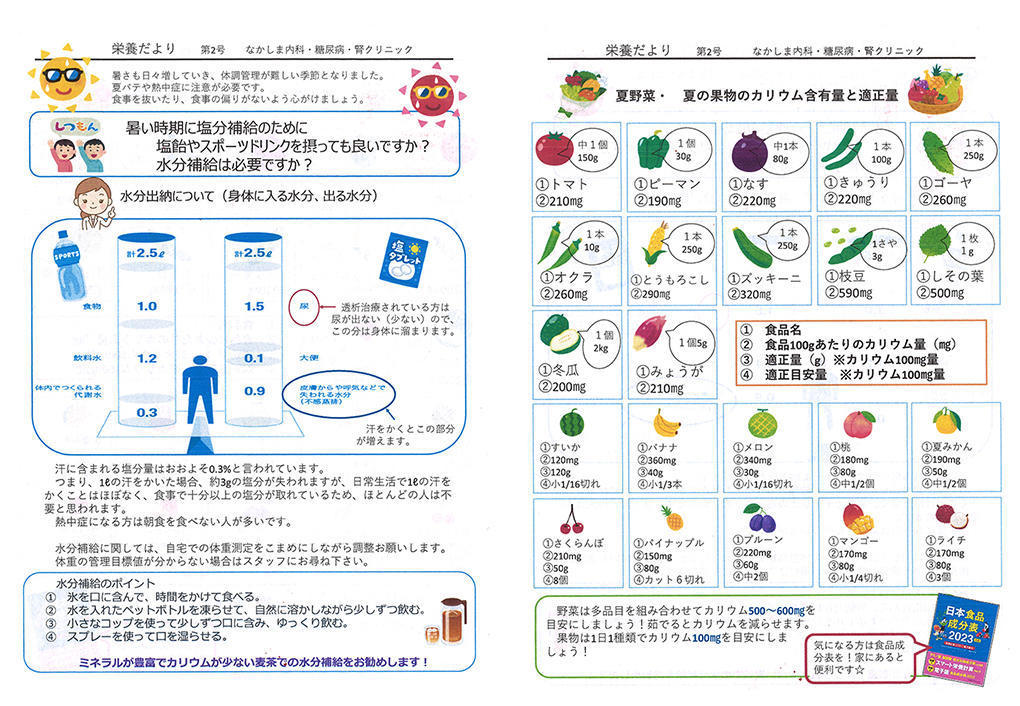
クリニックで作成している「栄養だより」。栄養指導にも活用している
4. 腹膜透析
在宅でも安心して継続できるよう
ピアサポート型チーム医療を構築
選択外来によるピアカウンセリングも活用した丁寧な説明により、腹膜透析を選択する患者数は年々増加しており、2023年9月現在、13名の患者をサポートしている。
患者が腹膜透析を選択すると最初にPDシステムを決定する。その際、複数ある機器とデバイスの中から患者のライフスタイルと目的にあったものを選んでいく。「入院病棟には腹膜透析の各種機器やデバイスを取り揃えていますので、実際の大きさを見てもらったり手に触れてもらったりすることで、自宅の環境に適しているかどうかを含め、選定していきます」(伊藤主任)。
PDシステムを決定した患者には、入院にてカテーテル留置術を施し、コンディショニング期間を経たうえで腹膜透析を開始する。さらに入院中に腹膜透析に必要なトレーニング(バック交換、出口部ケア、シャワー浴・入浴方法など)を行い、試験外泊を行った後、自己管理の方法などに問題なければ退院となり、在宅での腹膜透析に移行していく(表参照)。「自宅では約半数の患者さんが訪問看護師のサポート(バック交換や出口部ケア、食事、薬剤などの管理)を受けながら腹膜透析を行っています。このサポートがあるからこそ患者さんは安心して継続できるといってもいいでしょう」と中嶋院長と伊藤主任は口を揃える。
同クリニックでは、腹膜透析の在宅支援態勢を整えるために訪問看護ステーションの看護師を対象とした勉強会を開催するほか、日常業務においても看護師同士が緊密に連絡を取り合える環境を整備している。「処置の写真などを撮影して送ってもらい、それを一緒に確認しながら、訪問看護師さんにアドバイスすることもよくあります」(伊藤主任)。
中嶋院長は、訪問看護ステーションのスタッフに腹膜透析に対する理解を深めてもらい、人材を育成していくことはとても手間のかかることだけれど、この努力なしに腹膜透析の普及はあり得ないと考えている。「新クリニックを立ち上げるにあたり、地域の中に腹膜透析の受け皿を増やしていくことも目標の一つに定めていたので、これからも手を緩めることなく取り組んでいきたい」と中嶋院長は意欲的だ。
一方、外来で2週間ごとに腹膜透析患者を診療する。「在宅医療が基本となる腹膜透析ではピアサポート型チーム医療を実施しています」と伊藤主任は説明する。患者は受付を済ませると、まず採血をして結果が出るまで待機することになるが、その待ち時間を利用してピアサポートを行っている。ピアサポートは少人数のグループ制をとっており、新しい患者が加わると、先輩患者が実体験をもとに生活の工夫や自己管理のコツなどをアドバイスする仕組みが出来上がっている。「患者さんが最初に抱く不安は同じ体験をした先輩患者さんでないとわからないと思うのです。こうした気持ちの面を含め、共有し合える場を用意することで腹膜透析に対する不安や心配を軽減し、孤立することなく安心して継続することができると考えています。そのため先輩患者さんには成功体験だけでなく、失敗から学んだ助言も期待しています」と伊藤主任は狙いを語る。
院内でも医師、看護師、管理栄養士が緊密に連携し腹膜透析患者を支える診療体制を構築している。医師の診察前に看護師が前回の受診以降の生活や治療状況を聞き取り、その情報を把握・整理したうえで、看護師との面談後に栄養指導にあたる管理栄養士にさらに確認してほしい事項を申し送る。そして、管理栄養士が栄養指導を通して追加の情報を収集した後、医師、看護師、管理栄養士の3者でミニカンファレンスを実施し、向こう2週間の腹膜透析の目標や治療方針を決めたうえで医師が診察を行う。「ミニカンファレンスを行うことで生活目標や治療の方向性を合わせているので、どの職種が関わっても患者さんや家族は戸惑うことなく、安心してサポートを受けられています」と伊藤主任は評価する。
表 療法選択外来から腹膜透析を開始するまでの流れ
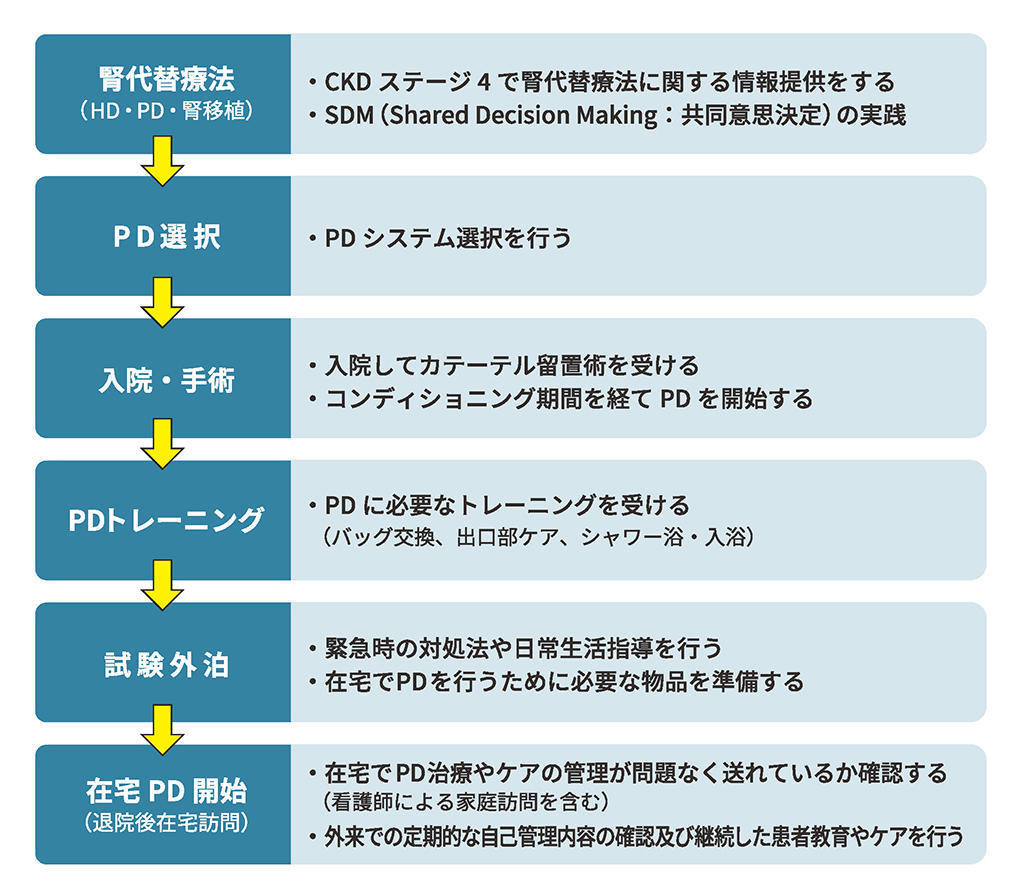
※なかしま内科・糖尿病・腎クリニック提供資料を元に作成
5. 展望と抱負
コロナ禍を経て高まった団結力で
"よりそう医療"をさらに強固に
「新クリニックがスタートを切ったのは新型コロナウイルス感染症が感染拡大した直後のことで、感染防止の観点から患者さんやご家族と距離を置いた診療をしなければならないことが多かったです」と中嶋院長はこの3年の苦しい状況を振り返る。鯰田診療所時代から大事にしてきた透析食の提供も新型コロナウイルス感染症の流行に合わせて中断と再開を繰り返し、糖尿病教室や腎臓病教室といった集団指導は未だに実施できていない。さらに患者・家族だけでなく、スタッフに対しても職場以外の場所でコミュニケーションを取ることが許されなかったので、お互いの距離感をなかなか埋められない状況が続いたという。
しかし、このような苦境に立たされることが長かったからこそ、自分一人で診療を行うことの限界をより一層実感できたと中嶋院長は語る。「時間が限られている中、私だけで患者さん全員に寄り添うことは不可能です。スタッフがそれぞれの患者さんに丁寧に向き合ってくれて初めて当クリニックの理念である"よりそう医療"が実現できることを痛感しました」。一方、スタッフはこう口をそろえる。「院長が方針をしっかり示してくれたから、スタッフ全員で同じ方向を向いて、乗り切ることができた」と。
医療機関ではまだまだ厳しい感染防止対策を強いられるものの、新型コロナウイルス感染症が5類感染症に移行したことで、新しい活動も少しずつ増やしていける段階に入ってきた。「当クリニックには情熱を持った人材がたくさんいます。これまで以上に前を向いて一緒に取り組んでくれると思います」と中嶋院長は期待を寄せる。今までやりたくてもできなかったことにチャレンジする準備はできている。患者本位の透析医療を確立するために、なかしま内科・糖尿病・腎クリニックの本当の挑戦はこれからだ。

腹膜透析患者を支えるPDチーム。先輩患者の力も活用し「ピアサポート型チーム医療」を実践する
※写真提供:なかしま内科・糖尿病・腎クリニック

中嶋院長のリーダーシップのもと、一丸となってコロナ禍を乗り切ったクリニックスタッフの皆さん
KKC-2023-00767-1
透析施設最前線
-
2025年4月14日公開/2025年4月作成
-
2025年4月2日公開/2025年4月作成
-
2025年3月10日公開/2025年3月作成
-
2024年10月15日公開/2024年10月作成
-
2024年9月17日公開/2024年9月作成
-
2024年3月7日公開/2024年3月作成
-
2024年2月2日公開/2024年2月作成
-
2024年1月30日公開/2024年1月作成
-
2024年1月26日公開/2024年1月作成
-
2024年1月24日公開/2024年1月作成
-
2023年11月1日公開/2023年11月作成
-
2023年10月10日公開/2023年10月作成
























